Разрывы сухожилия большой грудной мышцы считаются редким видом травмы, но существует тенденция к увеличению частоты встречаемости подобных случаев, что связано с возросшим интересом к спорту и фитнесу среди населения. Несмотря на кажущуюся простоту диагноза многие полные разрывы остаются нераспознанными и многие пациенты либо вообще не обращаются за медицинской помощью, либо проходят лечение по поводу ушибов, растяжений и частичных повреждений, хотя на самом деле имеется полные разрывы большой грудной мышцы или её сухожилия. В настоящее время не существует единого мнения по диагностической тактике, хирургическому подходу, оптимальному методу фиксации, показаниям к использованию пластического материала;дискутабельнатактика при застарелых разрывах и реабилитационная программа при лечении разрывов сухожилия большой грудной мышцы.
Историческая справка.
Первый случай разрыва сухожилия большой грудной мышцыописал в 1822 годуфранцузский хирург P. Patissier[12].У крепкого, здорового молодого человека, ученика мясника, разрыв произошелкогда он снимал свиную полутушу с крюка. История этого пациента окончилась трагически‑ он умер от нагноения образовавшейся вследствие разрыва гематомы.
Первая попытка хирургического лечения разрыва сухожилия большой грудной мышцы описана в 1928 годуD.McKelvey[13]. Его пациентом стал 19-летний боксер с частичным повреждением, и результаты лечения были расценены автором как отличные.W.M.Hayes[14] в 1950 году выполнил первый систематический обзор, посвящённый данной тематике: на тот момент в литературе было обнаруженовсего 19 опубликованных случаев, к которым он добавил 2 собственных наблюдения. Из этих 21 пациентов только 5 были прооперированы, результаты расценивались как идентичные в оперативной и консервативной группах.
В 1972 годуJ.E.McEntireи соавт. [16], проведя анализ существующей литературы, обнаружили уже 45 задокументированных случаев, к которым они добавили 11 своих наблюдений.Они были первыми, кто отметили, что результаты после оперативного лечения были лучше по сравнению сконсервативным лечением. Кроме того,в этой работе впервые был связан прогноз с типом разрыва.Из 45 случаев, описанных в литературе до 1972 года, в 37 имела место прямая травма [20].
Всего в различных литературных источниках, начиная с 1822 года, описано около 300 случаев разрывов большой грудной мышцы, при этом имеется тенденция к увеличению хирургической активности в решении данной проблемы. В настоящее время большинство авторов сходятся во мнении, что раннее хирургическое лечение позволяет получить значительно лучшие функциональные результаты [15, 19, 42, 52].
Нормальная анатомия.
Большая грудная мышца (musculus pectoralis major) — крупная поверхностная мышца веерообразной формы, расположенная на передней поверхности груди.
Место начала мышцы: медиальная половина ключицы, рукоятка и тело грудины, хрящи 2-7 ребер, передняя стенка влагалища прямой мышцы живота. Место прикрепления мышцы: гребень большого бугорка плечевой кости (cristatuberculimajorishumeri)[1].
S.W.Wolfeс соавт. [17] отмечают три отдельных пучка,которые образуют большую грудную мышцу (Рисунок 1). Ключичная часть (parsсlavicularis) начинается от внутренней половины ключицы; грудино-реберная часть (parssternocostalis) начинается от передней поверхности грудины и хрящей верхних шести ребер; брюшная часть (parsabdominalis) начинается от передней стенки влагалища прямой мышцы живота.
Волокна всех трех мышечных частей спиралевидно соединяются и прикрепляются к гребню большого бугорка плечевой кости. Ключичная часть крепится к плечевой кости более дистально и кпереди. Грудинная часть крепится в средней части сухожильной «подошвы». Нижние волокна от V, VI рёбер и апоневроза наружной косой мышцы перекрещиваются с волокнами ключичной части и крепятся проксимально и кзади [1]. Таким образом, отдельные сухожильные пучки спиралеобразно перекрещиваются непосредственно перед прикреплением к плечевой кости. Все три пучка крепятся к гребню большого бугорка, кнаружи от борозды длинной головки двуглавой мышцы плеча. На секционных исследованиях часто обнаруживается прикрепление пучка от абдоминальной части непосредственно к капсуле плечевого сустава [18]. Средняя протяжённость прикрепления 5,2-5,7 см, а ширина 8-9 мм.J.E. McEntireс соавт. [16] в своём исследовании указывают, что именно трёхпучковая структура отвечает за высокую механическую прочность сухожилия большой грудной мышцы и определяет редкость её полного разрыва.
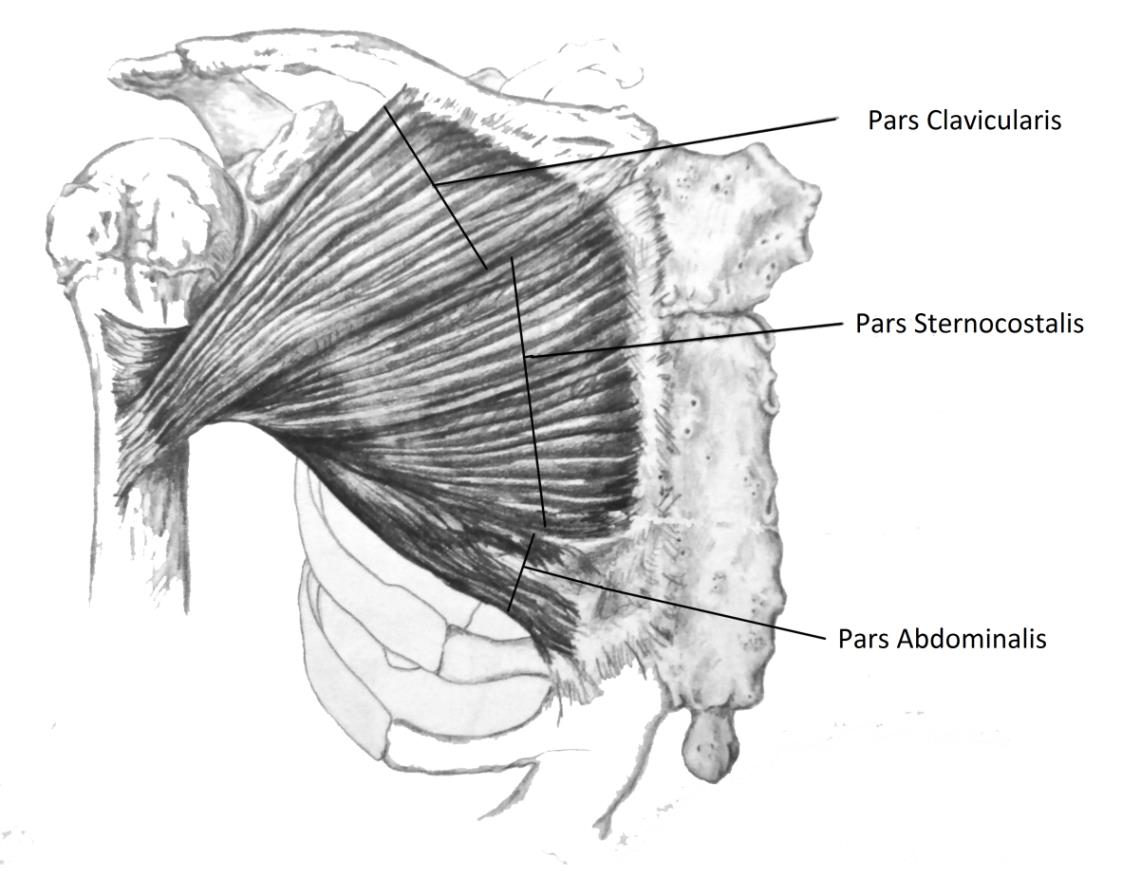
Рисунок 1. Схематичное отображение трёхпучкового строения большой грудной мышцы и её сухожилия
Кровоснабжение проксимальной части большой грудной мышцы осуществляется преимущественно ветвями торакоакромиальной артерии (a.thoracoacromialis), отходящей от подмышечной артерии непосредственно над краем малой грудной мышцы [1]. Она делится на ключичную и дельтовидную ветви (Рисунок 2).
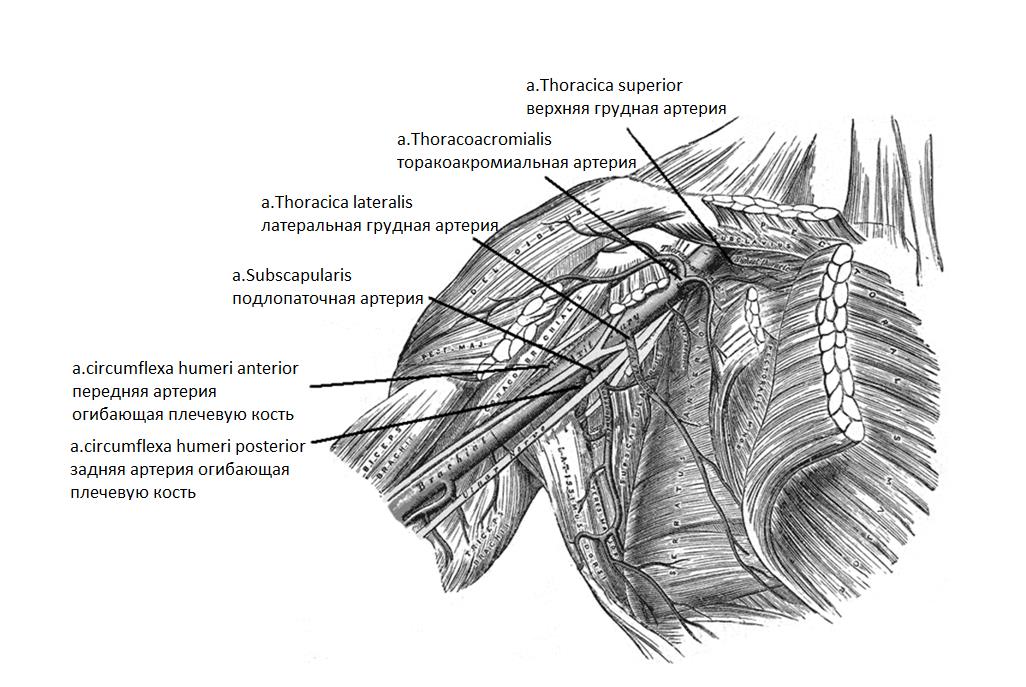
Рисунок 2. Кровоснабжение проксимальной части большой грудной мышцы ключичной и дельтовидной ветвями торакоакромиальной артерии.
Дистальная часть большой грудной мышцы кровоснабжается в основном за счёт перфорантных ветвей передних межрёберных артерий (aa.intercostalis) и внутренней грудной артерии(a.thoracicainterna), ветвей латеральной грудной артерии (a.thoracicalateralis)[18].
Иннервация осуществляется медиальным и латеральным грудными нервами (nn.thoracicusmedialisetlateralis), которые являются ветвями плечевого сплетения (корешки С7-Тh1).[1]
Функция большой грудной мышцы: при фиксированном корпусе и свободной верхней конечности сгибает плечо, приводит его к туловищу и пронирует. При согнутом или отведенном плече и фиксированном корпусе мышца опускает поднятое плечо. При фиксированных в положении разгибания и отведения верхних конечностях и свободном корпусе (например, при подтягиваниях), участвует в сгибании плеч и подъёме туловища. Кроме того, мышца приподнимает ребра, участвуя в акте вдоха.
Вариантная анатомия.
В литературе встречаются единичные упоминания о случаях врождённого агенеза отдельных пучков или всей большой грудной мышцы, а также комплекса большой и малой грудных мышц или комплекса большой грудной и трапециевидной мышц [26]. Зачастую подобные варианты анатомического развития обнаруживались только при вскрытии, так как врождённое отсутствие большой грудной мышцы никак не нарушало функции конечности. Отсутствие грудино-рёберной порции встречается при синдроме Поланда одновременно с гипоплазией всей верхней конечности[26]. Нарушение функции при изолированном врожденном агенезе большой грудной мышцы практически отсутствует за счёт значительной гипертрофии и компенсации других мышц плечевого пояса в процессе онтогенеза. Так C. V. Burke[27] описывает случай врождённого агенеза большой грудной мышцы у питчера-левши, сила приведения и внутренней ротации у которого слева была больше чем с правой, здоровой стороны. W. H. Lewis[28] считает, что эмбриологической причиной врожденного отсутствия большой грудной мышцы является дефект прикрепления к кости и последующая её атрофия, или нарушение дифференцировки большой и малой грудной мышц.
Патогенез повреждения.
На вероятность разрыва любого сухожилия влияют многочисленные факторы. К ним относятся: генетическая предрасположенность (различные виды коллагенопатий), синдром Элерса-Данлоса, применение анаболических стероидных гормонов, глюкокортикостероидов, фторхинолонов, дефицит витамина С, но в первую очередь - неправильный режим тренировок и тенопатии сухожилия большой грудной мышцы, в том числе и дегенеративного характера.
Начиная с 1972 года в качестве основной причины разрывов большой грудной мышцы рассматривается спортивная травма. Так из 243 случаев, описанных в литературе с 1972 года, 182(80%) были связаны со спортивной активностью, из них 134 с выполнением подъёма штанги от груди из положения лёжа[13,44,52].
S.W. Wolfeс соавт.[17], проведя анатомическое исследование, пришли к заключению, что наибольшая нагрузка на большую грудную мышцу происходит во время концентрической фазы сокращения максимально растянутой мышцы, например при жиме лёжа это происходит в начале движения, когда плечо отведено на 30°. В этот момент волокна грудино-реберной и брюшной частей мышцы оказываются максимально напряжены и одновременно натянуты.B.C.Elliotc соавт. [29] в ходе миографических исследований доказали, что большая грудная мышца максимально задействуется именно во время начала приведения и внутренней ротации из отведённого положения. Продолжающееся напряжение после начавшегося разрыва грудино-реберной и абдоминальной порций, например, при попытке удержать или дожать штангу рывком, приводит к разрыву ключичной части. Так, разрывы, произошедшие при жиме лёжа, произошли в 4 из 9 случаев по данным S.C. Zemanи соавт.[22], в 9 из 19 случаев по данным H.H.Kretzlerи соавт.[23], у 9 из 15 пациентов по даннымD.A.Connell[24] и у 10 из 17 пациентов, описанных А.А.Schepsisс соавт.[25].
Другим распространённым механизмом становится попытка остановить скоростное падение отведённой рукой. Хотя такое повреждение описано в широком возрастном диапазоне (от 3 до 97 лет), абсолютное большинство травм произошло с мужчинами в возрасте от 20 до 40 лет [42]. В литературе описаны отдельные случаи разрывов большой грудной мышцы у пожилых пациентов, они были связаны с уходом за дементными или парализованными больными и происходили при перекладывании. Наиболее вероятно, что эти случаи были связаны с дегенеративными изменениями сухожилия. Особое значение в этой возрастной группе имела значительная кровопотеря и формирование обширных гематом, с гемодинамически значимым снижением гемоглобина до 0,26 г\дл, потребовавшего в ряде случаев переливания компонентов крови [21].
Диагностика.
Анамнез.Чаще всего разрывы большой грудной мышцы происходят в группе спортсменов, занимающихся тяжёлой атлетикой, пауэрлифтингом, дзюдо, вольной борьбой, армрестлингом, регби и т.д.В случае острого повреждения практически всегда в анамнезе имеет место указание на сверхнагрузку, вследствиекоторой появляется резкая, острая, жгучая боль в месте разрыва. Часто пациенты отмечают «хруст» в области груди. При застарелых разрывах пациентов беспокоит снижение пиковой силы, препятствующее занятиям спортом и внешняя асимметрия больших грудных мышц.
Осмотр.Сразу после травмы наблюдается ограничение амплитуды движений и снижение силы конечности за счёт болевого синдрома. В течение нескольких часов нарастает отёк и появляется кровоподтёк, распространяющийся главным образом на плечо и в меньшей степени на передне-боковую поверхность грудной клетки. Иногда имбибиция кровью распространяется медиально, достигая контрлатеральной большой грудной мышцы (рисунок 3). С течением времени мы отмечаем спускание кровоподтека по медиальной поверхности плеча.
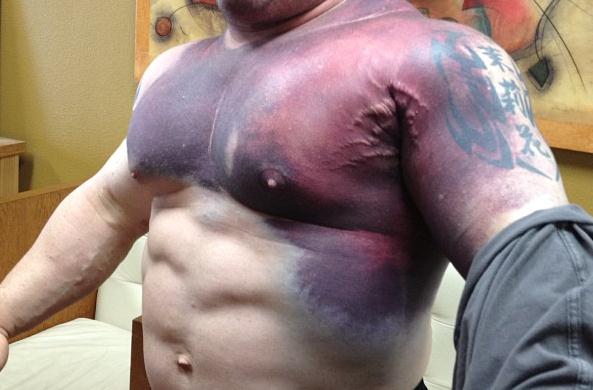
Рисунок 3. Кровоподтёк после разрыва сухожилия большой грудной мышцы распространяющийся на плечо, передне-боковую поверхность грудной клетки.
При повреждении в области дистального места прикрепления, которое более распространено, тело большой грудной мышцы смещается медиально, к грудине, при этом подмышечная складка становится тоньше. Однако в свежих случаях все это маскируется отеком. Пальпация непосредственно после разрыва болезненна, редко удаётся определить диастаз сухожилия, и тем более полноценно оценить его размер. При оценке силы приведения и внутренней ротации определяется усиление боли в месте повреждения, а сама сила снижена. С течением времени болевой синдром регрессирует, отёк спадает, становится более выраженной асимметрия больших грудных мышц, более ярко появляется дефект передней стенки подмышечной впадины (Рисунок 4). К 1-3 восстанавливается амплитуда движений. Через 3-8 недель сила приведения и внутренней ротации может восстановиться до 60% по сравнению со здоровой стороной за счёт компенсации мышцами синергистами.

Рисунок 4. Дефект передней стенки подмышечной впадины, определяется смещение брюшка большой грудной мышцы проксимально.
Если имеет место полный разрыв, и пациент продолжает консервативное лечение, асимметрия с течением времени ещё больше усугубляется,становится заметна в покое, появляется выраженная асимметрия сосков (Рисунок 5). При продолжающейся нагрузке, фасциальный футляр большой грудной мышцы, в поисках нового места прикрепления, спаивается с поверхностной фасцией плеча, клювовидно-плечевой, дельтовидной фасциями, что приводит к формированию тяжа (Рисунок 6), который часто ошибочно интерпретируется как остатки сухожилия, хотя как таковой сухожильной ткани в нём нет.
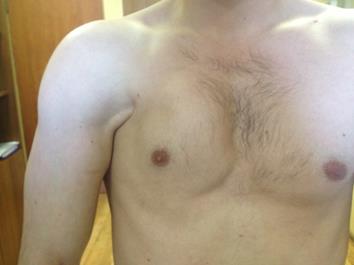
Рисунок 5. Выраженная асимметрия сосков при застарелом разрыве большой грудной мышцы справа.
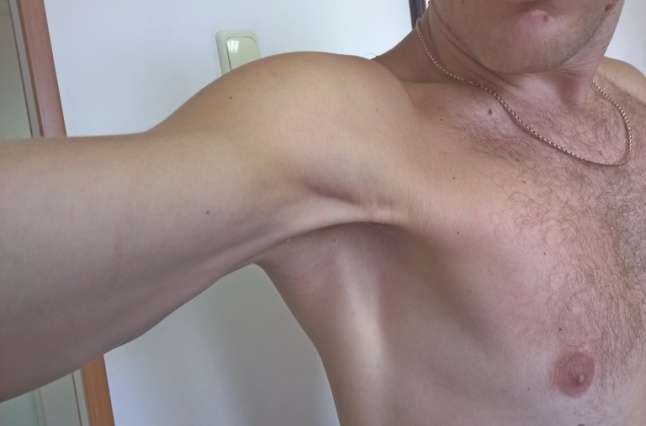
Рисунок 6 Формирование тяжа из рубцово-перерожденного фасциального футляра большой грудной мышцы.
Инструментальные методы обследования. Стандартное рентгенологическое исследование не выявляет патологии за исключением крайне редких случаев отрыва костного блока. Многие авторы [24, 56, 58] сходятся во мнении, что МРТ более информативно. Острые разрывы сопровождаются отёком и кровоизлиянием, хорошо видными в Т1 режиме, застарелые разрывы сопровождаются фиброзом и рубцеванием[24]. МРТ может использоваться для определения степени восстановления и зрелости регенерата, а также степени восстановления самой мышцы при консервативном лечении. Так John E. Zvijac и соавт. [31] сообщают, что правильно выполненное и интерпретированное МРТ позволяет отличить полный разрыв (Рисунок 6А), от частичного малого разрыва (менее 50% толщины сухожилия), и от большого частичного (более 50% толщины сухожилия, Рисунок 6Б)что, в конечном счёте, влияет на тактику лечения, так как при частичном разрыве менее 50% диаметра сухожилия (Рисунок 6В) консервативные методы лечения не уступают оперативным.
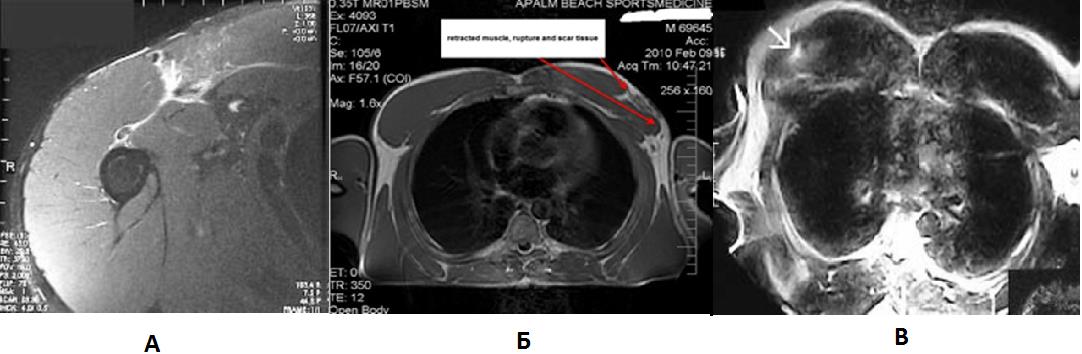
Рисунок 7. А‑ МРТ картина полного разрыва сухожилия большой грудной мышцы. Б‑ МРТ картина частичного разрыва сухожилия большой грудной мышцы >50%, стрелками обозначена ретрактированная мышца и сформировавшийся на месте сухожилия рубцовый регенерат имитирующий тело сухожилия. В‑МРТ картина частичного разрыва сухожилия большой грудной мышцы < 50%
Также в диагностике разрывов сухожилия большой грудной мышцы может использоваться такой дешёвый и безопасный метод как ультрасонографическое исследование. Как и в случае с другими видами патологии, для ультрасонографии необходим большой опыт анализа похожих клинических случаев, который практически всегда отсутствует у исследователя в случае разрывов сухожилия большой грудной мышцы.
Классификация.
Впервые классификацию разрывов большой грудной мышцы предложилR. Tietjen [54] в 1980 году. Она учитывает степень и локализацию травмы большой грудной мышцы. Ушиб или растяжение связок классифицируется как тип I. Частичный отрыв классифицируется как тип II (Рисунок 7) и полный разрыв‑ как тип III.
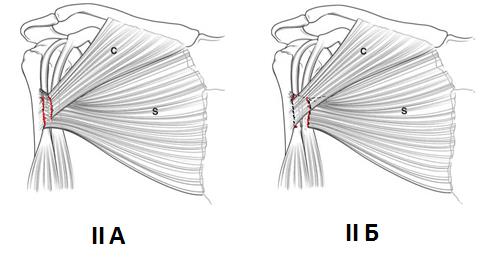
Рисунок 8. A - II тип разрыва, частичное повреждение ключичной части большой грудной мышцы.Б - II тип разрыва, частичное повреждение стернальной и абдоминальной части большой грудной мышцы.
Тип III согласно классификации R. Tietjenможно разделить на подклассы: IIIA- разрыв в области основания мышцы, IIIB –разрыв брюшка мышцы, IIIC- разрыв мышечно-сухожильного переходаи IIID- разрыв сухожилия мышцы(Рисунок 8).
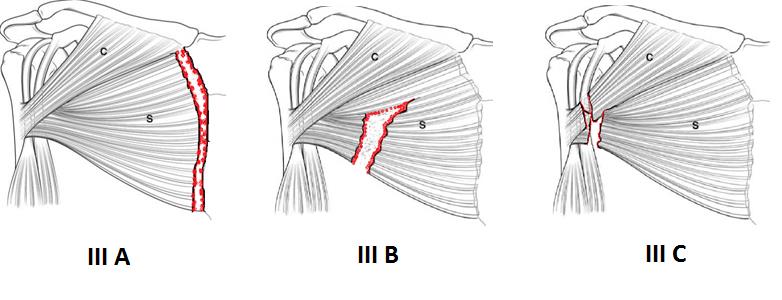
Рисунок 9. III тип разрыва:III А тип разрыва, проксимальный отрыв в области основания мышцы.III В тип разрыва, разрыв тела большой грудной мышцы.III С тип разрыва в области мышечно-сухожильного перехода.
Как можно отметить, в классификации R. Tietjenне нашлось место отрыву сухожилия от места прикрепления. Дальнейшую подклассификацию предложилиK.Bakс соавт. [19] в 2000 году. Им были справедливо выделеныслучаиотрыва, разрыва собственно сухожилия и случаи отрыва с костным блоком (Рисунок 9).По данным K.Bakс соавт., разрывы типа IIIA и IIIB случаются в 1% случаев, тип IIIC в 32%, тип IIID в 65%, отрывы с костным блоком соответственно в 1% случаев. Частичные разрывы встречаются чаще, чем полные, и происходят на границе мышцы и сухожилия. Полные разрывы встречаются чаще всего в месте прикрепления сухожилия к кости, реже в месте мышечно-сухожильного перехода, ещё реже происходят разрывы самого сухожилия или самой мышцы [19].
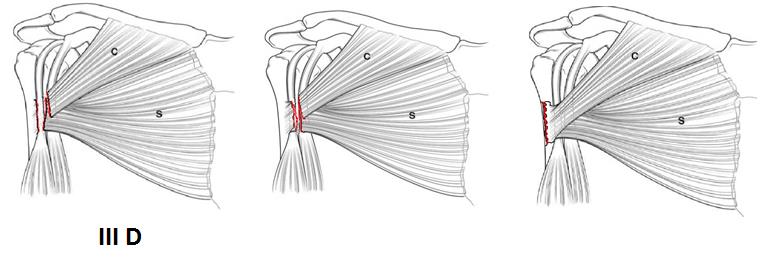
Рисунок 10.Дополнительные типы разрывов IIIтипа по K. Bakс соавт [19].IIID тип разрыва - отрыв от места прикрепления, также на рисунке отображены крайне редкие виды повреждений, такие как разрыв тела сухожилия (в центре) и отрыв с костным блоком (справа).
Консервативное лечение.
Консервативное лечение заключается в иммобилизации на косыночной повязке, применении анальгетиков, местном холоде в первые шесть недель после травмы с последующей лечебной физкультурой, направленной на прогрессивное увеличение амплитуды движений и силы приведения и внутренней ротации. Период реабилитации весьма длительный, максимальное восстановление уровня нагрузок следует ожидать не ранее чемчерез 6-12 месяцев, и оно практически никогда не бывает полным.По данным большинства авторов консервативное лечение не может полностью восстановить силу внутренней ротации и приведения, но позволяет получить полнуюамплитуду безболезненных движений [15, 16, 17, 25, 44].S.W.Wolfи соавт.[17] сообщают о снижении силы внутренней ротации на 26% и снижение силы приведения и выносливости на 39,9% по сравнению со здоровой рукой после консервативного лечения.B.W.Scott и соавт. [53] рекомендовали консервативное лечение при частичных повреждениях, включающих только грудино-рёберную порцию сухожилия, на основании удовлетворительных динамометрических показателей в этой группе больных.М.Hannaс соавт. [42] сообщают о том, что сила внутренней ротации и приведение, а также трудоспособность в группе консервативного лечения восстановилась только на 56% по сравнению с неповреждённой стороной(p=0,003 для пиковой силы, и p=0,01 для трудоспособности), в отличие от 99% в оперированной группе.A.M.FleuryиA.C.da Silva с соавт. [43]сообщают о значительно меньших различиях в функциональных результатах хирургической и консервативной групп, но они оценивали не только максимальный вращающий момент и трудоспособность, но также и силу мышц антагонистов. Так, они получили снижение силы наружной ротации на 61,6% в хирургической и на 57,8% в консервативной группах, а снижение силы отведения в хирургической группе было более значимым (до 86,27%) чем в консервативной группе (98,61%), что, по видимому, можно связать с нарушением проприоцепции поврежденного сухожилия и дополнительной операционной травмой.Но они также отмечают, что восстановление силы приведения и внутренней ротации в оперированной группе было более значимым, чем в консервативной группе.
Исторически практически все пациенты с разрывами большой грудной мышцы лечились консервативно. Но в последнее время данная методика стала предпочтительной только при лечении пожилых пациентов, людей с невысокими функциональными запросами, или с частичными малыми (менее 50% толщины сухожилия) разрывами.
Варианты хирургической рефиксации.
В подавляющем большинстве случаев повреждений большой грудной мышцы имеет место отрыв от места прикрепления или разрыв на уровне мышечно-сухожильного перехода. Во всех подобных случаях, чтобы получить достаточную прочность, первичную фиксацию рекомендуется выполнять к кости. Для этого могут быть использованы трансоссальный шов, анкерные фиксаторы, одно- и двух-кортикальная фиксация при помощи пуговичных имплантатов.
В биомеханических исследованиях все эти методики продемонстрировали одинаковую прочность во время приложения циклических разрывающих нагрузок [46]. Для своего исследования L.Seth и соавт.использовали 24 свежезамороженныхкадаверных препарата верхней конечности, которые были разделены на 3 группы в зависимости от типа используемой фиксации и одну контрольную группу, в которой нагружали нативное сухожилие [46]. Перед началом исследования во всех случаях измерялась протяжённость места нативного прикрепления сухожилия. В ходе исследования выяснилось, что прочность прикрепления нативного сухожилия к кости значительно превышает прочность любого из используемых методов фиксации и составляет (74,8-61,6 Н/мм). В группе, где выполнялась рефиксация, были получены следующие результаты: пуговичный фиксатор 46,2 Н/мм; якорная фиксация 45,9 Н/мм; трансоссальный шов 44,2 Н/мм).Кроме того, оказалось, что начальное удлинение сухожилия при нагрузке было значительно выше в группе рефиксации (пуговичный фиксатор 24,0±11,4%, якорный фиксатор 17,5±8,9%, интактное сухожилие 2,2±1,0%). Суммарное циклическое удлинение в рефиксированной группе также было значительно больше и составило 7,5±3,5% в группе пуговичной фиксации, 6,0±2,9% в группе якорной фиксации; 1,5% ± 1,5% в группе интактного сухожилия). Максимальная нагрузка до разрыва была значительно выше в интактной группе и составила 1454,8 ± 795,7 Н, а линейная жёсткость 221,0 ± 111,7 Н/мм. Максимальная нагрузка до разрыва во всех трех рефиксированных группах была намного ниже: 353,5 ± 88,3 Н (линейная жёсткость 63,5 ± 6,9 Н/мм) в группе эндобаттона, 292,0 ± 73,3 Н (линейная жёсткость77,0 Н/мм) в группе анкерной фиксации, и 359,2 ± 110,4 Н (линейная жёсткость 64,5 Н/мм) в группе трансоссального шва. Во всех случаях были использованы 3 фиксатора и модифицированный шов Mason-Allen.
Все разрывы в данном исследовании произошли вследствие прорезывания шва через сухожилие. Таким образом, L. Seth и соавт. [46] пришли к выводу, что все 3 вида фиксации обладают одинаковой биомеханической прочностью и выбор того или иного метода зависит от предпочтений хирурга. В любом случае авторы рекомендовали исключать раннюю нагрузку до формирования прочного рубцового регенерата. Стоит отметить, что трупный материал был забран от пожилых людей, поэтому прочность мышечной и соединительной ткани могла быть значительно снижена, также на результаты мог повлиять тот факт, что исследования проводились с использованием одного типа шва с одним уровнем блокирующих петель.
Значительно большие показатели прочности были получены в своей работе N.D. Hart и соавт. [55]: нагрузка до разрыва в группе трансоссального шва составила 611 Н (СО 111), в то время как для анкерной фиксации 620 Н (СО 120). На наш взгляд это могло быть связано как раз с методикой прошивания сухожилия, а также с качеством используемого кадаверного материала. Тем не менее, это исследование подтвердило механическую идентичность трансоссального и якорного способов фиксации. Многие авторы предпочитают использовать именно анкерные фиксаторы, так как данная методика проще в исполнении и сопровождается меньшим риском интраоперационных осложнений, позволяя получать стабильно хороший результат.
Yoshiyasu Uchiyama и соавт. [55] описывают методику двухкортикальной фиксации с выполнением продольного отверстия в одном кортикальном слое для погружения сухожилия большой грудной мышцы внутрь кости. С точки зрения авторов подобная методика позволяет добиться более мощной фиксации и более быстрой интеграции кости и сухожилия. Однако, по мнению J.A. Silverstein и соавт. [39], наличие значительного костного дефекта приводит к увеличению риска её перелома.
Оперативное лечение.
Полные разрывы сухожилия большой грудной мышцы у молодых, физически-активных пациентов всегда требуют хирургического лечения. Результаты отсроченного лечения могут быть удовлетворительными, но они уступают результатам раннего лечения, и сопряжены с большими рисками[45].Исключениями из этого правила являются частичные отрывы и разрывы брюшка мышцы, консервативное лечение которых сопровождается хорошими результатами, сопоставимыми с таковыми после оперативного. Отрыв от места прикрепления является наиболее распространённой формой патологии[19], для реинсерции могут быть использованы различные методики: трансоссальный шов, якорные фиксаторы, пуговичные фиксаторы. В ситуации, когда имеет место разрыв собственно сухожилия Orava S. и соавт. [47] предложили использовать сухожильный шов с дополнительным усилением при помощи трансоссальных швов. Разрывы на уровне мышечно-сухожильного перехода подлежат прямому сшиванию, однако, риск прорезывания швов и, следовательно, повторного разрыва при этом самый высокий.
При крайне застарелых разрывах (с момента травмы прошло более года), со значительной ретракцией большой грудной мышцы, когда невозможно адекватно сопоставить оторванное сухожилие с местом его прикрепления, может быть показано использование аутотрансплантата из ахиллова сухожилия T.A.Joseph и соавт. [48], аллотрансплантата из широкой фасции R.S.Sikka и соавт.[49], собственной связки надколенника с костным блоком M.Zafra и соавт.[50], или же синтетического материала.
Пластика при застарелых разрывах сухожилия большой грудной мышцы.
В застарелых случаях разрыва из-за выраженной ретракции большой грудной мышцы часто возникает проблема адаптации сухожилия к месту прикрепления. В большинстве случаев удается обойтись пластикой местными тканями, но иногда их оказывается недостаточно [30]. T.A. Joseph и соавт. [57] в 2003 году описывают клинический случай, в котором использование аллотрансплантата из широкой фасции бедра позволило выполнить реинсерцию с допустимым уровнем натяжения. На операции была выявлена выраженная ретракция мышцы (около 7 см), после выполненной диссекции всё равно оставался дефект около 1,5 см до места прикрепления при максимально-возможном натяжении, и использование аллотрансплантата позволило выйти из этой сложной ситуации.Через 6 месяцев пациент полностью восстановил силу и приступил к тренировкам в прежнем объёме. Схожую методику использует в своей работе Giovanni Merolla и соавт. [58]. Также в опубликованной в 2011 году работе Giovanni Merolla впервые описал использование синтетического трансплантата из Polypropilene (Marlex®) для устранения дефекта сухожилия.
Результаты лечения.
В 1970 J.Y. Parkи J.L.Espiniella и соавт.[51] произвели первый анализ литературы по данной тематике, включивший в себя 31 случай, который показал, что после хирургического лечения в 80% случаев наблюдались отличные и в 10% хорошие результаты, а после консервативного лечения хорошие результаты были получены только у 58% пациентов.
H.H. Kretzlerи A.B. Richardson исоавт.[23] прооперировали 16 из 19 своих пациентов. При этом у 13 из них наблюдалось полное восстановление силы. В это исследование вошли 2 пациента у которых срок с момента разрыва до момента операции составил более 5,5 лет. И хотя полного восстановления силы у них добиться не удалось, было отмечено значительное увеличение силы горизонтального приведения, в первом случае с 50% до 80%, во втором с 60% до 84%. Авторы отметили, что при деликатном высвобождении из рубцов и надёжной фиксации даже очень запоздалое оперативное лечение возможно и приводит к хорошим функциональным результатам.
S.W. Wolfe и соавт. [17] оценивали силу внутренней ротации при застарелых разрывах и обнаружили восстановление силы до 74% от здоровой стороны, восстановление мышечной выносливости до 60% от здоровой стороны при низкой скорости повторений, и до 76% при высокой скорости повторений. Хирургическое лечение дало удовлетворительные результаты. Авторы рекомендовали хирургическое лечение при всех острых разрывах и той части хронических, когда спортивная нагрузка требовала максимальной силы приведения и внутренней ротации.
M. Hanna и соавт. [42] оценивали результаты лечения 22 пациентов с повреждениями большой грудной мышцы с точки зрения объективных показателей восстановления силы и субъективной оценки удовлетворенности больного лечением. Причиной травмы в 19 случаях послужил спорт, 10 пациентов были прооперированы, 12 проходили консервативное лечение. В хирургической группе среднее восстановление силы составило в среднем 99%, что было подтверждено динамометрическими исследованиями пиковой силы и работы. В то же время пациенты, лечившиеся консервативно, восстановили только 56% силы по сравнению со здоровой рукой. Только один из них смог восстановиться в достаточной мере чтобы вернуться в спорт.
A.A. Schepsis и соавт. [25] сообщают о 17 пациентах с разрывами большой грудной мышцы, 4 из которых прошли консервативное лечение, а 13 были прооперированы. В 96% случаев в случае свежих разрывов и в 93% случаев застарелых разрывов хирургическое лечение принесло удовлетворительные результаты. В группе консервативно леченных пациентов удовлетворительные результаты были отмечены в 51% случаев. Оценка изокинетической силы приведения показала восстановление до 102% в хирургической группе с острыми разрывами, до 94% в хирургической группе с хроническими разрывами и до 71% в группе не оперированных больных. Таким образом, они заключили, что различие между результатами хирургического лечения хронических и острых разрывов незначительное, и функциональные результаты после оперативного лечения значительно превосходят таковые при консервативном.
В последующем, наиболее крупные исследования были включены в мета-анализы2000 годаK.Bak и соавт. [19], и 2010 годаJ.Kircher и соавт. [52]. Совместив результаты исследований, вошедших вмета-анализ, прибавив к ним опубликованное позднее наблюдение A.M.Fleuryи A.C.daSilva и соавт. [43] и собственные данные мы сформировали сводную таблицу, включающую все упоминающиеся в литературе случаи, содержащие достаточное количествоинформации. Для простоты интерпретации результатов к хорошим результатам были отнесены случаи восстановления силы >80%, полная амплитуда движений и невыраженный болевой синдром; как плохие расценивались результаты, сопровождаемые снижением силы более чем на 20 %, выраженной болью и ограничением объёма движений.
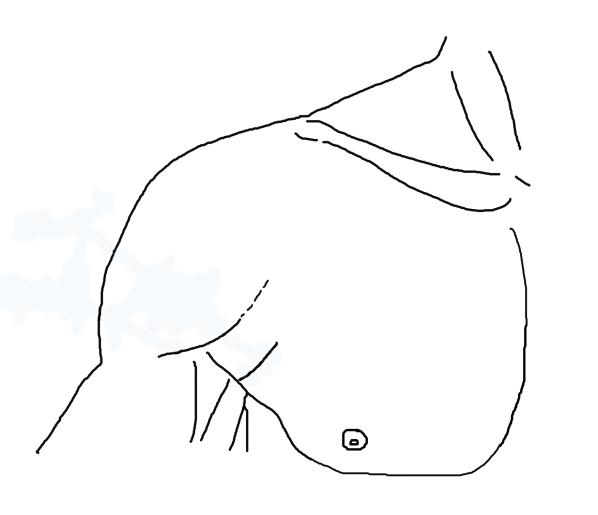
Рисунок 11. Модифицированный передне-подмышечный доступ.
В случае лечения свежих разрывов выполнение реинсерции сухожилия к нативному месту прикрепления не представляло технических сложностей. Во всех случаях были получены отличные результаты лечения.
В случае лечения застарелых разрывов возникает проблема адаптации подвергнувшейся выраженной ретракции мышцы. Из-за высокого натяжения значительно возрастает риск реруптуры, также происходит травматизация проксимального сухожилия длинной головки двуглавой мышцы плеча. По этой причине мы посчитали целесообразным использовать для рефиксации при застарелых случаях гребень малого бугорка плечевой кости (Рисунок 11).
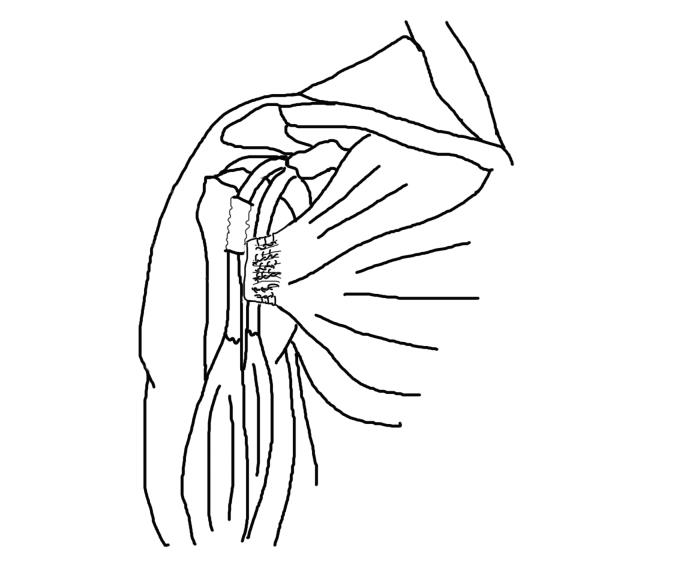
Рисунок 12. Фиксация большой грудной мышцы к гребню малого бугорка плечевой кости.
При незначительном нарушении нормальной анатомии и биомеханики плечевого сустава, данная методика позволяет значительно уменьшить степень натяжения сухожилия и предотвратить риск вышеперечисленных осложнений. В качестве пластического материала для замещения дегенерировавшего сухожилия мы использовали ткани рубцово-перестроенного паратенона (Рисунок 12).
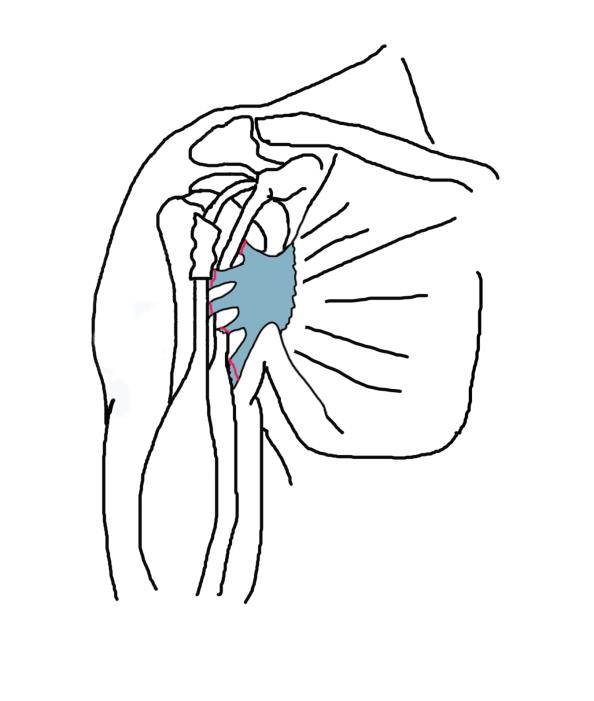
Рисунок 13. Фасциально-сухожильный комплекс после диссекции отсекается максимально латерально с целью максимального использования местных тканей в качестве пластического материала.
Благодаря тому что он представляет собой 2 листка грудной фасции, которые в ходе регенераторного процесса образуют множественные выраженные спайки с окружающими фасциями, прежде всего с футлярами клювовидно-плечевой и дельтовидными мышц, данный регенерат обладает достаточной прочностью и протяженностью для замещения сухожилия большой грудной мышцы. При диссекции регенерата необходимо тщательно выделять его отдельные пучки и затем отсекать их максимально дистально, что позволяет в дальнейшем объединить их при помощи шовного материала. Во время реинсерции необходимо контролировать степень натяжения фасциально-сухожильного комплекса. Степень натяжения хирург может оценить субъективно путем пальпации в различных положениях плеча, при отведении и наружной ротации. При избыточной длине фасциально-сухожильного комплекса его длину можно скорректировать за счет гофрирования или образования дупликатуры (Рисунок 13).
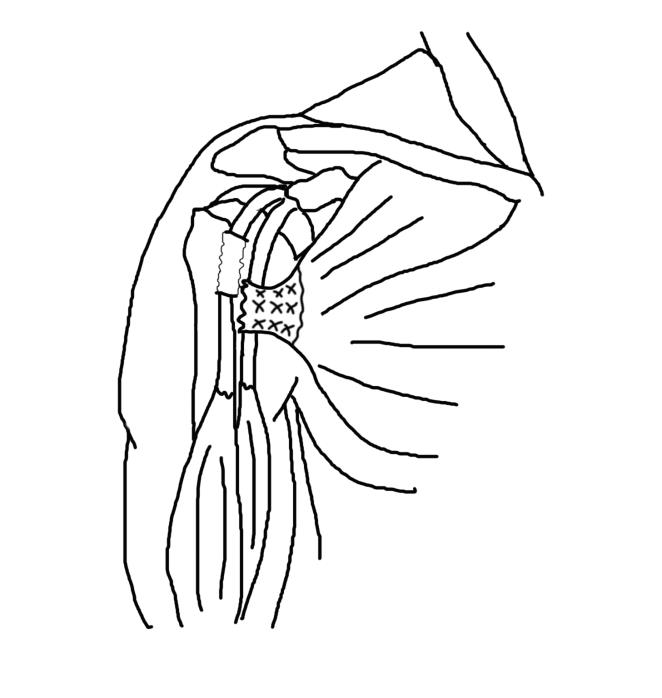
Рисунок 14. Гофрированный Фасциально-сухожильный комплекс.
При прошивании фасциально-сухожильного комплекса мы использовали шов Краков с тремя и более ярусами петель, так как в данной ситуации необходимо было получить максимальную механическую прочность соединения. Для того чтобы интеграция с костью была более выраженной мы обрабатывали надкостницу в месте реинсерции при помощи бура, а фасциально-рубцовый комплекс прошивали отстоя 1,5-2 см от его дистального края, что позволило при затягивании швов распластать регенерат по достаточно большой площади. Для реинсерции сухожилия использовались анкерные фиксаторы TwinFix (Smith&Nephew), Fastin (DePuy) 6,5мм и 5,5 мм. В 4-х случаях (18,18%) мы использовали 3 анкера (1 - 6,5мм; 2 – 5,5мм); в 1 случае (4,54%) 1 анкер 6,5 мм; в остальных 18 случаях (81,8%) 2 анкера 6,5мм и 5,5мм. Несмотря на высокую прочность титановых анкерных фиксаторов в нескольких случаях произошла их деформация при введении в дистальной трети гребня бугристости малого бугорка плечевой кости из-за высокой плотности кортикальной кости.
Клинический случай №1. Больной Б. 35 лет, получил травму левой большой грудной мышцы за 12 лет до обращения, во время выполнения "жима лёжа". Лечился консервативно, однако отмечал значительное снижение силы приведения и внутренней ротации. Ещё через 4 года получил симметричную травму с правой стороны, однако продолжил заниматься, с небольшими весами(снизил рабочий вес в шесть раз). Около года назад отмечает повторную травму с левой стороны, во время выполнения разведения гантелей из положения лёжа, после чего появились боли при выполнении упражнений, а снижение силы стало настолько значительным, что пациент вообще не смог выполнять упражнения с приведением плеча. На серии фотографий представлены этапы хирургического лечения застарелого разрыва сухожилия левой большой грудной мышцы.
Этапы операции: 1. Выполнен модифицированный переднеподмышечный доступ. 2. Выделение сухожильно-фасциального комплекса, видны волокна идущие от рубцово-перестроившегося паратенона к фасциальному футляру клювовидно-плечевой мышцы. 3. Сухожильно-фасциальный комплекс после диссекции. Видны отдельные соединительнотканные пучки. 4. Обработка места прикрепления на гребне малого бугорка плечевой кости при помощи долота. В ране определяется проксимальное сухожилие короткой головки двуглавой мышцы плеча. 5. Производится гофрирование сухожильно-фасциального комплекса путём прошивания, дистальная часть культи остаётся свободной от шовного материала, что позволит манипулировать сеё длинной. 6. Внешний вид после установки анкерных фиксаторов и прошивания сухожильно-фасциального комплекса по методуКракова, прошивание выполняется отступя 2 см от края культи, чтобы при затягивании швов произошла хорошая адаптация к кости. 7. Погружение культи мышцы, при затягивании швов.8. Внешний вид раны после отсечения нитей.
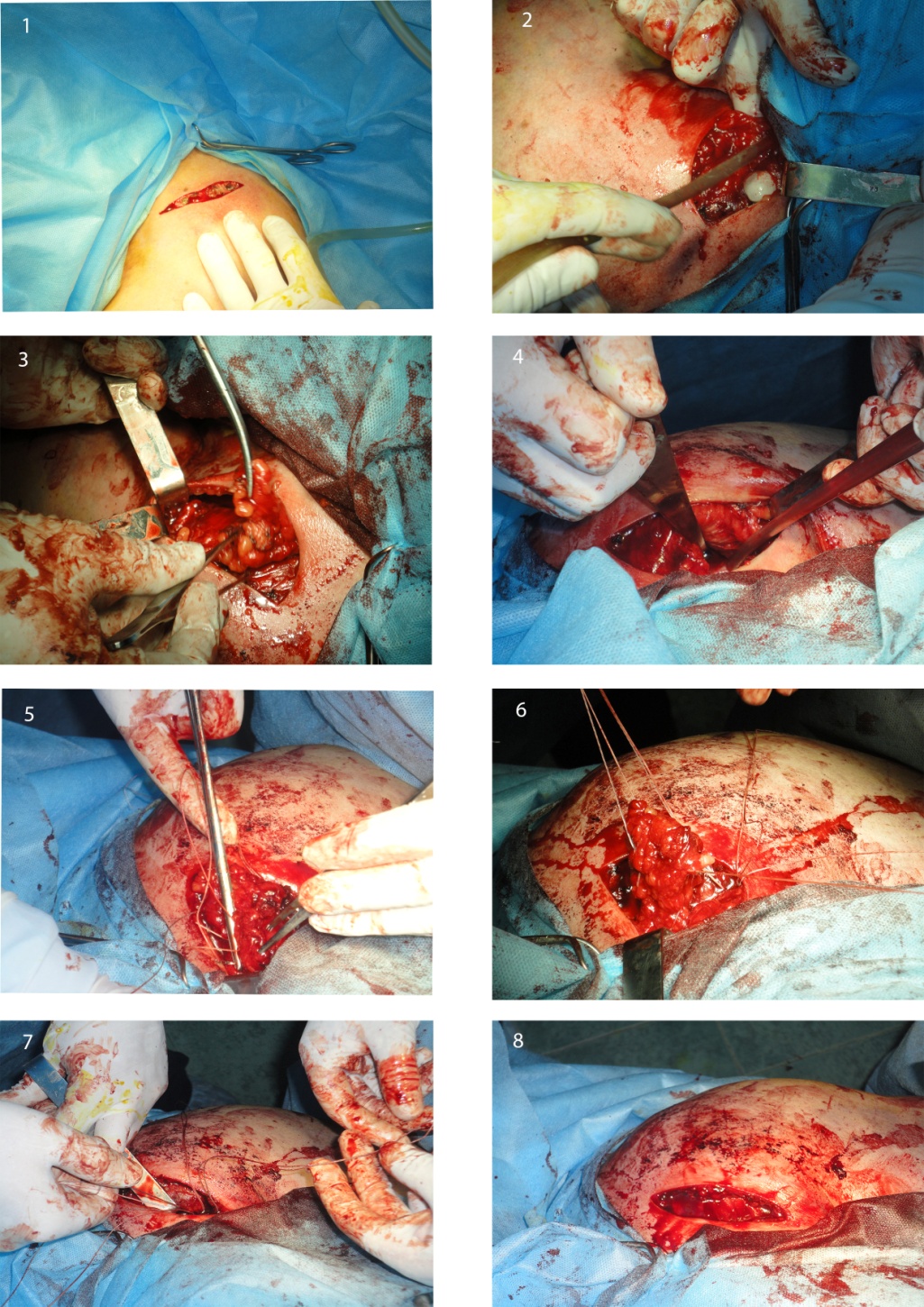
Рисунок 15. Этапы оперативного лечения пациента Б.
Комментариев нет:
Отправить комментарий